Dana Neumann
„Smart“ bedeutet schlau, intelligent oder clever. Das kleine Wort ist heute ein geflügelter Begriff, mit dem sich zahlreiche Produkte, Technologien und andere Lösungen schmücken. Oftmals steckt leider nicht wirklich viel dahinter.
Neu in dieser Reihe ist dagegen das „Smart Hospital“. Dieses intelligente Krankenhaus, hinter dem sich die Universitätsklinik Essen (UK Essen) verbirgt, gilt als das erste seiner Art in Deutschland.
Als intelligentes Krankenhaus will die Uniklinik Essen den Menschen in den Mittelpunkt stellen
Laut Prof. Jochen Werner, dem ärztlichen Direktor und Vorstandsvorsitzenden handelt es sich um „ein intelligent arbeitendes Krankenhaus der Zukunft, das den Fokus auf den Menschen legt“. Dabei bezieht er sich auf Patienten und deren Angehörige, aber vor allem auf die Mitarbeiter, die nach wie vor das Fundament der Krankenversorgung darstellen. Personelle Entlastung im Angesicht des bestehenden Fachkräftemangels steht ganz oben auf der Prioritätenliste, wenn es um den Einsatz modernster Zukunftstechnologien im Klinikalltag geht.
Was aber können virtuelle Realität, künstliche Intelligenz (KI), 3D-Mapping, Robotik und Automation für den Patienten leisten? Gut ist zunächst, so die ärztliche Einschätzung von Prof. Michael Forsting, Direktor des Instituts für Radiologie und Neuroradiologie der Uniklinik Essen, dass keinerlei Berührungsängste mit neuen Technologien zu bestehen scheinen: „Der Patient will ja möglichst schnell und sicher eine gute Diagnose haben, am besten es tut auch nicht weh.“ Die effizientere und präzisere Diagnose, die mittlerweile möglich ist, beruht auf Meilensteinen, wie der Einführung der Magnetresonanztomografie (MRT) vor dreißig Jahren. So kommt es beispielsweise auch, dass ein Krankenhaus heute mit viel Robotik funktioniert.
Künstliche Intelligenz im Kampf gegen Krebs
Prof. Forsting setzt in der Radiologie auf künstliche Intelligenz. Sie wird dafür genutzt, nach Tumoren zu screenen, Verlaufsuntersuchungen zu deren Wachstum durchzuführen und durch Training der KI mit onkologischen Daten festzustellen, ob Tumoren bereits Metastasen bilden. Das Intelligente daran ist die Obsoleszenz von eigens programmierten Diagnose-Modellen. Künstliche Intelligenz muss „lediglich“ mit Daten trainiert werden und entscheidet sich am Ende selbst für die Kriterien, nach denen sie Krebs identifiziert.
Einzige Bedingung, so Prof. Forsting: Es muss unter allen Umständen vermieden werden, das System mit falschen Informationen zu versorgen. „Sie müssen sich absolut sicher sein, dass der Befund richtig ist. Nur dann kann das System lernen.“ Dieser Prozess ist natürlich nie beendet, so wie natürliche Intelligenz nie aufhört, zu lernen. Sind die Datensätze allerdings valide, braucht es zumindest nicht viele davon, „dann reichen Hunderte“.
Technologie kann auch Leben verlängern
In der Kardiologie der Uniklinik Essen zeigt sich Technologie von ihrer lebensverlängernden Seite. Direktor und Prof. Tienush Rassaf beschreibt seinen Bereich als überaus dynamisch. Wissen habe hier nur eine Halbwertszeit von zwei bis drei Jahren. Was also vor zehn Jahren noch Standard war, gilt heute bereits als mittelalterlich. „2003 konnte in Europa ein Drittel der Patienten, die mit einer Herzklappenerkrankung ins Krankenhaus kamen, nicht operiert werden, weil sie zu alt, ein zu hohes Risiko, waren. Das heißt sie sind irgendwann verstorben. […] Dann gab es ein neues Verfahren in der Kardiologie mit einer relativen Risikoreduktion um zwanzig Prozent. Sie behandeln fünf Patienten und retten einen. Es ist eine wahnsinnig dramatische Entwicklung.“
Die kardiologischen Werkzeuge, denen sich Prof. Rassaf heute bedient, sind 3D-Mapping, also die dreidimensionale Kartierung des Herzens, und Kathethertechnik. Damit kann er Herzrhythmusstörungen behandeln, ohne Haut und Gewebe stark zu verletzen. Als Beispiel für solche minimalinvasiven Eingriffe nennt er Mitralklappeninsuffizienz, den Herzklappenfehler, der von allen am zweithäufigsten auftritt. Dabei fließt das Blut zurück ins Herz, die Patienten bekommen keine Luft und versterben schließlich daran. „Bis zu 50 Prozent der Menschen über 70 Jahre haben eine relevante Mitralklappeninsuffizienz, zehn Prozent eine therapiebedürftige. Das sind mehrere Millionen Menschen in Deutschland. Bis vor kurzem mussten diese Personen alle operiert werden, ab einem gewissen Level kann man sie aber nicht mehr operieren.“
Herzkatheter besitzen heute Sensoren und eine „Einparkhilfe“
Dank neuer Verfahren und Technologien ist er nun in der Lage, mit Kathetern über die Leiste in das Herz des Patienten vorzudringen, dieses zu kartieren und anschließend zu therapieren. Für die dabei notwendige optische Orientierung im Körper wird ein Katheter genutzt, der Spannung und Signale im Herzen abfragt und ein digitales elektro-anatomisches Mapping ermöglicht. „Wir haben einen speziellen Katheter [den sogenannten „Elektro-Fisch“, Anm. d. Red.], der am Ende über elektromagnetische Wellen, Sensoren, verfügt“. Übertragen auf den Bildschirm zeigt die so erstellte Herzkarte farbige Bereiche, die jene Stellen markieren, von denen Störungen ausgehen.
Im zweiten Schritt kann das angezeigte kaputte Gewebe gezielt mit Strom verödet, also „verbrutzelt“ werden, wie Prof. Rassaf es nennt. Der kugelschreiberminendünne Katheter bietet dazu eine Art „Einparkhilfe“, um inneren Verletzungen vorzubeugen: „Das System gibt ein Signal, zu stark gedrückt, so viel dürfen sie noch drücken, so viel dürfen sie nicht drücken. Das gibt dem Untersucher und dem Patienten Sicherheit“, beschreibt Prof. Rassaf. Der ganze Eingriff dauert am Ende nur zwei bis drei Stunden und erfolgt unter leichter Narkose.
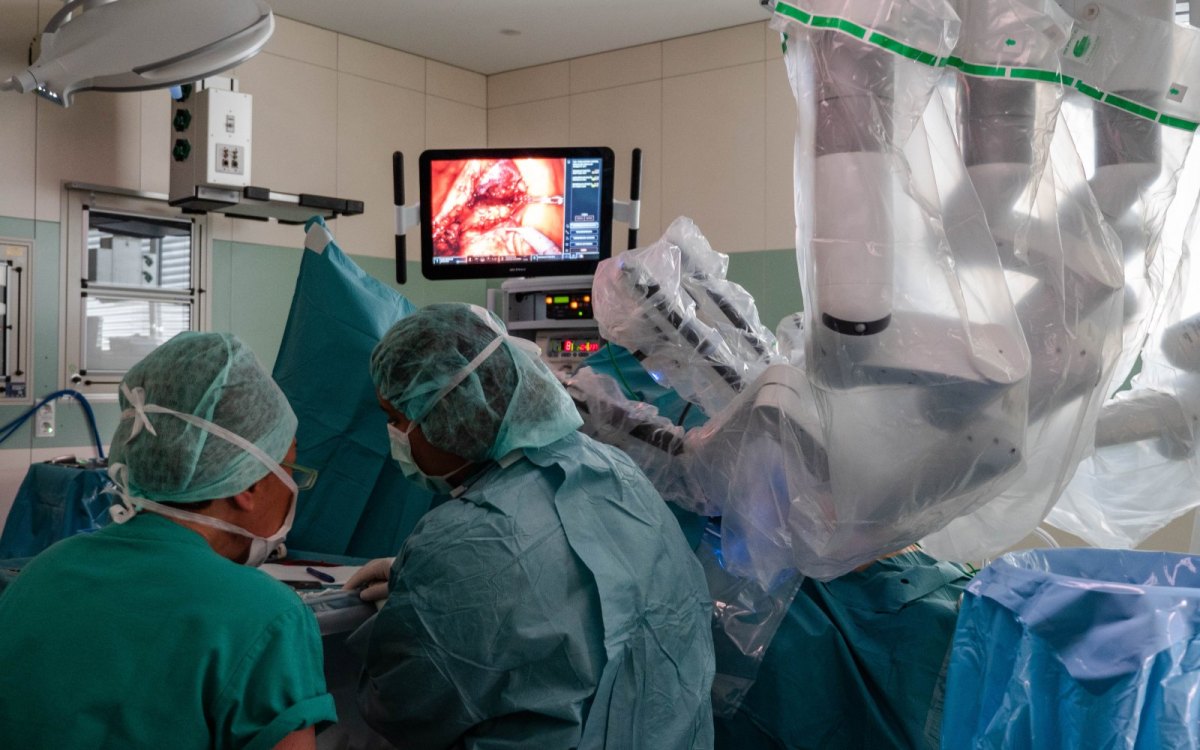
In der Chirurgie haben ferngesteuerte OP-Roboter ihren Platz bereits gefunden
An dieser Stelle hört die Zukunft in der Uniklinik Essen aber noch nicht auf. Denn da ist noch „Da Vinci“. Der Roboter besitzt vier Arme, an denen mikrochirurgische Einmalinstrumente angebracht sind, und einen Videoturm für die Steuerung der dreidimensionalen Kamera und der Lichttechnik. Zur Bedienung nutzt der Operateur eine Steuerkonsole, die ihm die Kontrolle über die Arme sowie ein 3D-Bild des Operationsfeldes im Inneren der Patienten verschafft.
Da Vinci wird in der Frauenklinik unter Prof. Rainer Kimmig eingesetzt, um große Operationen mit ganz geringem Aufwand durchzuführen. Die Eintrittsstellen in den Körper, die die Roboterarme verursachen, sind beispielsweise nur acht Millimeter groß. An der UK Essen gibt es derzeit vier Ärzte, die das System bedienen können. Deutschlandweit sind über 80 dieser Chirurgieroboter im Einsatz.
Patienten lieben Da Vinci
Auf den ersten Blick lässt sich vermuten, dass sich kein Patient gern und freiwillig unter das automatisierte Messer legen würde. Tatsächlich, so Prof. Kimmig, „kommen viele heute gerade deswegen in die Uniklinik Essen, weil sie unbedingt mit Hilfe des Roboters operiert werden wollen, so dass sie eher enttäuscht reagieren, wenn wir das mal nicht tun.“ Neben offensichtlicher Neugier auf die Technologie gibt es aber auch einen triftigen wissenschaftlichen Grund, der für Da Vinci spricht: „Wir wissen inzwischen aus großen Serien vergleichender Operationen, dass die Risiken bei der minimalinvasiven Robotik-Chirurgie noch geringer sind als bei der minimalinvasiven und weit geringer als bei der offenen Chirurgie. Somit ist es die sicherste und ungefährlichste Methode.“
Wenn er von Risiken spricht, meint er Infektionen, Komplikationen und Blutungen, die bei der robotergestützten Chirurgie sehr niedrig gehalten werden. Das liegt zum einen daran, dass der operierende Arzt sich zwar im OP an der Bedienkonsole befindet, aber nicht mehr direkt am Patienten. Zum anderen filtert der Roboter jeden Tremor, also das Zittern der Hand, so dass der Chirurg ganz konsequent und ruhig an dem Gewebe operieren kann.
Spezifische Risiken gibt es natürlich dennoch. Dazu zählt der Ausfall des Systems während einer Operation. Glaubt man Prof. Kimmig, stellt ein solcher Fall den Operateur allerdings nur vor das Problem, die Maschine zur Seite rollen und ganz konventionell über die Bauchspiegelung oder die offene Chirurgie fortfahren zu müssen. Für Patienten entstehe lediglich der Nachteil, nicht robotisch operiert zu werden.
Technologie bedeutet nicht gleich Zusatzkosten für Behandlungen
Auch auf Kostenseite soll es im Smart Hospital für Patienten keine negativen Auswirkungen geben. Laut Prof. Werner werden die Kosten, die durch eine Behandlung mit hochmoderner Zukunftstechnologie entstehen, von den Kassen übernommen.
In Bezug auf Datensicherheit gibt er sich ebenfalls zuversichtlich. Cybercrime sei zwar ein großes Thema für alle Krankenhäuser geworden und niemand könne sich vor einer solchen Kriminalität zu hundert Prozent schützen. Dafür, so Prof. Werner, „können wir aber alles in unseren Kräften Verfügbare tun, um einen möglichst hohen Schutz zu gewährleisten. Das bedeutet, dass wir unsere IT-Abteilung neu strukturiert (und) einen besonderen Fokus auf die IT-Sicherheit gelegt haben.“
Fazit: Technik-Euphorie ist gut, Aufklärung ist besser
Trotz aller Vorteile, Vorsichtsmaßnahmen und Euphorie empfindet er es dennoch weiterhin als wichtig, kontinuierlich über den Einsatz von Technologie an der Uniklinik Essen aufzuklären. Dabei geht es ihm vor allem um die generelle Angst vor Veränderung, die er nicht nur bei den Mitarbeitern sieht. Gehe ich als Patient verloren? Was ist mit den Menschen? Behandeln mich nachher vielleicht Roboter? Auch Patienten will er abholen: „Ein Krankenhaus hat heute schon viel Robotik, das wissen Viele gar nicht. Ein Labor besteht weitgehend aus Robotik.“ Transparent soll es deshalb werden, das Smart Hospital, mit dem Patienten im Fokus. „Der Mensch muss erleben, es wird viel gearbeitet, aber ich sehe auf dem Bildschirm ich bin bald dran, weil ich hier im Vordergrund stehe. Das müssen wir vermitteln, das ist die Aufgabe.“
Disclaimer: Wir danken der Universitätsklinik Essen für die Einladung.
Du willst mehr von uns lesen? Folge uns auf Google News.